En un blog anterior hemos hablado de la lumbalgia, una de las molestias físicas más comunes entre la población adulta. En esta oportunidad, detallaremos una patología asociada: la discopatía degenerativa lumbar, motivada por la pérdida de altura o grosor de uno o varios discos de la columna vertebral.
Las personas jóvenes tienen, por lo general, unos discos sanos entre las vértebras que funcionan como amortiguadores y absorben el impacto entre los huesos en movimientos rutinarios como caminar, correr o saltar. No obstante, estos discos van perdiendo elasticidad como parte del envejecimiento natural del organismo. Es entonces cuando se produce la discopatía degenerativa lumbar.
Vale aclarar que las posturas incorrectas y los malos movimientos del cuerpo también pueden debilitar el disco, lo que causa su degeneración. Hay actividades y deportes que, por ejemplo, puedan rasgar el exterior del disco.
Para la mayoría de las personas, la discopatía degenerativa es parte del proceso natural de envejecimiento. Para otras personas, en cambio, se da como consecuencia de una enfermedad o de una lesión en la espalda.
Comprendiendo la Anatomía de la Columna Vertebral
Entender la anatomía de la columna vertebral es clave para comprender la discopatía degenerativa. Nuestra columna vertebral consta de una serie de huesos apilados, las vértebras, y los discos intervertebrales que actúan como amortiguadores entre ellas.
Estos discos están formados por una parte interna, el núcleo pulposo, y una externa, el anillo fibroso. Con el envejecimiento, los discos pueden deshidratarse, proceso conocido como desecación del disco, reduciendo su capacidad para amortiguar y resistir las fuerzas de compresión. Esta desecación puede conducir a la formación de fisuras en el anillo fibroso y la aparición de osteofitos o espolones óseos.
Además, puede desarrollarse una condición llamada discopatía degenerativa difusa, que implica la degeneración de discos en múltiples niveles de la columna vertebral. Este entendimiento básico de la anatomía vertebral es esencial para entender la discopatía degenerativa y su impacto en nuestra calidad de vida.
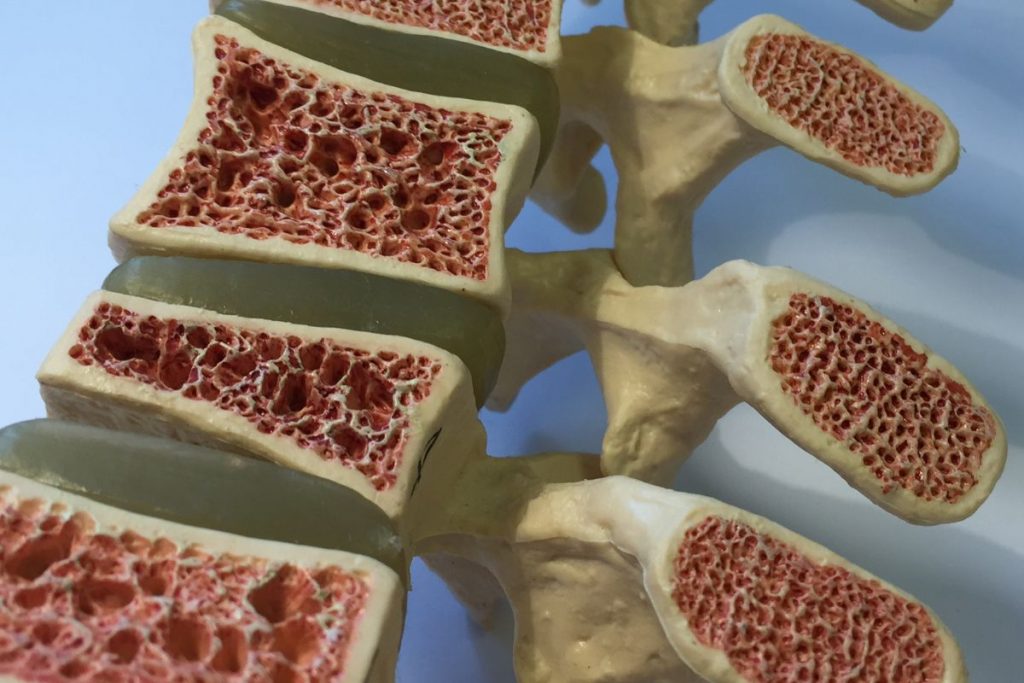
Discopatía Lumbar en Diferentes Niveles de la Columna
La discopatía lumbar se puede presentar en diferentes niveles de la columna vertebral. Dependiendo de su ubicación, puede afectar distintamente la calidad de vida y movilidad de una persona.
En la zona lumbosacra, una región comúnmente afectada, la discopatía puede ocurrir en varios niveles, como L4 L5 y L3 L4. Esta parte de la columna soporta la mayor parte del peso del cuerpo, lo que puede contribuir a la degeneración del disco.
Una condición particular es la discopatía lumbar multinivel, que implica la degeneración de discos en múltiples niveles de la columna lumbar. Esta puede causar dolor y limitación de movimiento en varias partes de la región lumbar. Conocer la ubicación y extensión de la discopatía es fundamental para planificar el tratamiento adecuado.
Síntomas de la Discopatía Degenerativa Lumbar
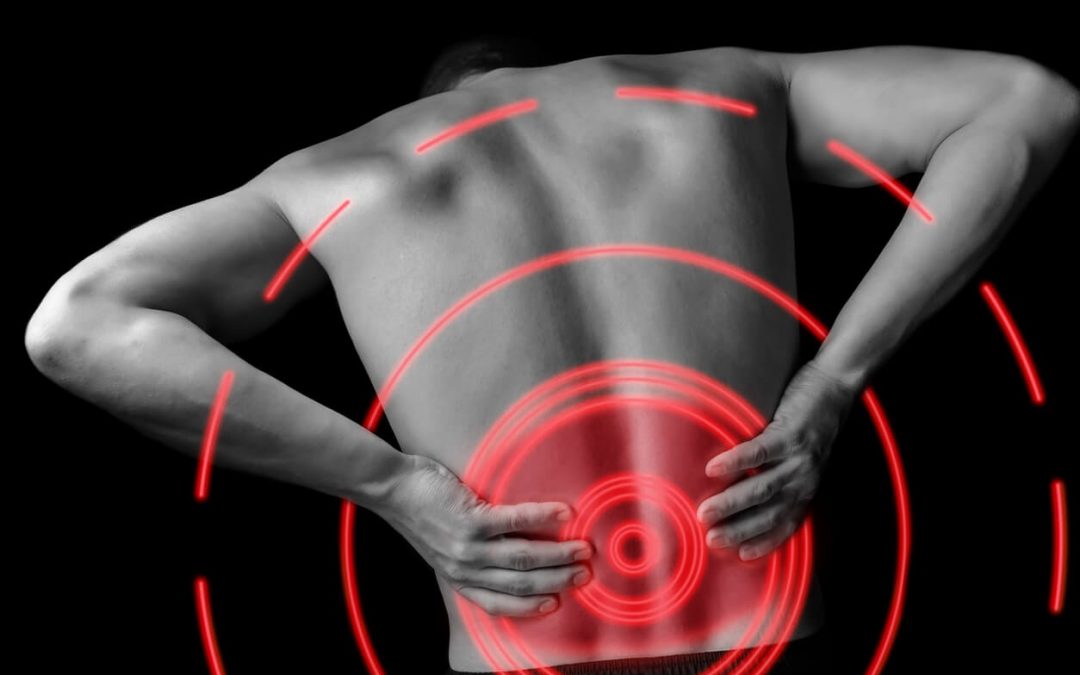
El rango de síntomas que puede causar la discopatía lumbar es amplio. Desde molestias leves hasta dolor severo y discapacidad, este trastorno puede impactar significativamente la calidad de vida de una persona.
El síntoma más común es la lumbalgia, que puede ir acompañada de rigidez y limitación en el movimiento. En algunos casos, el dolor puede incluso irradiarse hacia las piernas.
En situaciones donde la discopatía afecta las vértebras cervicales, se pueden experimentar síntomas similares en el cuello. Es importante destacar que los síntomas pueden variar dependiendo de la gravedad y ubicación de la degeneración discal.
Por lo general, los síntomas están localizados en la espalda baja o en el cuello. La zona dolorida va a depender de la ubicación de los discos afectados. Los síntomas más habituales son:
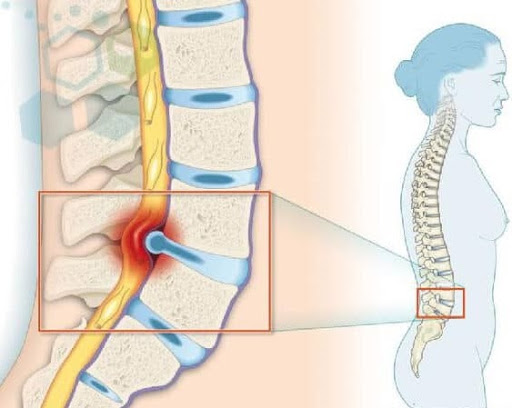
- Dolor persistente y, a veces incapacitante.
- Dolor en la parte baja de la espalda, que irradia hacia los glúteos y muslos.
- Dolor en el cuello que puede irradiarse a los brazos y manos.
- Dolor que se agrava al sentarse, al inclinarse, levantarse y girarse. El alivio ocurre con el andar y con el cambio de posición.
- Hormigueo y adormecimiento en extremidades.
- Debilidad muscular en las piernas y pies.
Causas y Factores de Riesgo para la Discopatía Lumbar
Principalmente asociada al proceso de envejecimiento, la discopatía degenerativa lumbar también puede verse influenciada por una serie de factores de riesgo externos. Uno de estos factores es el estilo de vida sedentario. La inactividad física puede llevar a un debilitamiento de los músculos que apoyan la columna vertebral, lo que puede aumentar la presión sobre los discos y acelerar su desgaste.
Otro factor significativo es la obesidad. El exceso de peso puede ejercer presión adicional sobre la columna vertebral y los discos, acelerando el proceso de degeneración. También se ha observado que los antecedentes familiares de problemas de espalda pueden hacer a una persona más propensa a sufrir de esta condición, indicando una posible predisposición genética.
Es importante destacar que la discopatía lumbar no se limita a los adultos mayores. De hecho, se ha notado una prevalencia de la discopatía lumbar en personas jóvenes que llevan estilos de vida físicamente exigentes o que mantienen una postura inadecuada de manera constante. Por ejemplo, levantar objetos pesados de forma incorrecta, mantenerse sentado durante períodos prolongados sin una postura ergonómica adecuada, o incluso ciertos deportes de alto impacto, pueden añadir estrés excesivo a la columna vertebral. Este estrés puede acelerar el desgaste de los discos intervertebrales, dando lugar a una discopatía degenerativa lumbar a una edad temprana. Por lo tanto, es crucial cuidar de nuestra columna vertebral y mantener una postura correcta en todas nuestras actividades diarias para prevenir o ralentizar el desarrollo de esta condición.

Cómo Diagnosticar la Discopatía Degenerativa Lumbar
El proceso de diagnóstico para la discopatía degenerativa lumbar comienza con una etapa inicial de evaluación de los síntomas y examen físico. Durante este proceso, el médico conversa con el paciente acerca de los síntomas que experimenta, como la duración, severidad, localización del dolor y cualquier cambio en los patrones de dolor. Se puede preguntar acerca de los factores que alivian o empeoran el dolor, así como de los antecedentes familiares relacionados con problemas de espalda.
Además, el médico realiza un examen físico detallado para evaluar la movilidad, sensibilidad, reflejos, fuerza muscular y signos de cualquier déficit neurológico. En algunos casos, se pueden realizar pruebas específicas, como la maniobra de Lasègue o la prueba de la pierna elevada recta, para identificar la posible irritación de las raíces nerviosas.
Tras el examen inicial, para confirmar el diagnóstico y determinar la extensión de la afección de los discos, los médicos suelen solicitar pruebas de imagen. La radiografía proporciona imágenes detalladas de los huesos de la columna vertebral y puede mostrar cambios asociados con la edad, como la pérdida de altura de los discos, fracturas, estrechamiento del espacio entre las vértebras o deformidades óseas.
La resonancia magnética (RM), por otro lado, ofrece imágenes detalladas de los discos intervertebrales y las estructuras blandas circundantes. Esta prueba puede revelar la degeneración discal, hernias discales, estenosis espinal u otros problemas relacionados con los nervios y tejidos blandos.
Estas pruebas de imagen desempeñan un papel fundamental para proporcionar un cuadro completo de la salud de la columna vertebral del paciente, permitiendo así una planificación precisa del tratamiento.
Tratamientos
La enfermedad degenerativa de disco puede tratarse de manera exitosa con tratamientos conservadores, cómo suele denominarse en el lenguaje médico.
Básicamente, consiste en la administración de medicamentos para controlar la inflamación y el dolor; fisioterapia y ejercicio.
La cirugía solo está recomendada cuando los pacientes no han obtenido ningún alivio después de más de varios meses de tratamiento no quirúrgico. También cuando la limitación física de manera significativa para realizar las actividades cotidianas.
Las cirugías más utilizadas para esta patología, son:
- Estabilización dinámica: implante de espaciador interespinoso. Debido a que durante la cirugía no se retiran huesos estructuralmente importantes es una opción que permite evaluar posteriores tratamientos adicionales si la patología vertebral no mejora.
- Reemplazo de disco artificial: son discos que están diseñados para mantener el movimiento y la flexibilidad. Se reemplazan por otro enfermo que se retira de la columna de una persona.
- Cirugía de fusión espinal: técnica quirúrgica muy utilizada para tratar patologías degenerativas de la columna. Mediante el uso de injertos óseos e instrumentos como placas metálicas y tornillos, este procedimiento fusiona dos o más vértebras adyacentes. El objetivo del procedimiento es estabilizar la columna y aliviar el dolor.
Viviendo con Discopatía Degenerativa Lumbar
Vivir con discopatía degenerativa lumbar puede requerir adaptaciones en el día a día y enfrentar diversos desafíos. Sin embargo, es crucial entender que, con un manejo adecuado del dolor y modificaciones en el estilo de vida, los pacientes pueden mantener un buen grado de actividad y vivir de manera plena.
Las modificaciones en el estilo de vida pueden incluir el desarrollo de una rutina de ejercicios regulares que ayude a fortalecer los músculos que soportan la columna vertebral, mejorar la postura y promover la flexibilidad. También puede ser útil aprender técnicas de manejo del estrés y mantener un peso saludable para minimizar la presión adicional sobre la columna vertebral. Además, una dieta equilibrada y nutritiva puede contribuir a la salud general y al bienestar de la columna vertebral.
Es importante recordar que, aunque la discopatía degenerativa lumbar puede ser dolorosa y limitante, no define la calidad de vida de una persona. Con el soporte y el tratamiento adecuados, que pueden incluir medicación, fisioterapia y, en algunos casos, cirugía, los individuos pueden manejar eficazmente sus síntomas y seguir realizando sus actividades diarias. El apoyo emocional, ya sea de terapeutas, grupos de apoyo o seres queridos, también puede ser un componente valioso en el manejo de la enfermedad.
Finalmente, mantener una comunicación abierta y honesta con los profesionales médicos puede ayudar a los pacientes a comprender mejor su condición y a tomar decisiones informadas sobre su tratamiento. La discopatía degenerativa lumbar es una condición crónica, pero con la estrategia adecuada, los individuos pueden continuar viviendo una vida activa y satisfactoria.
Para resumir, la discopatía degenerativa lumbar es una afección que puede ser provocada tanto por el proceso natural de envejecimiento, como por malas posturas, lesiones o un estilo de vida sedentario. Los síntomas pueden variar desde leves molestias hasta dolor severo y discapacidad, impactando la calidad de vida de quien la padece. Sin embargo, a pesar de su condición crónica, existen diversas estrategias para su manejo y tratamiento, incluyendo la medicación, fisioterapia, cambios en el estilo de vida y, en casos más severos, cirugía. Con una adecuada comunicación con los profesionales médicos y el apoyo emocional necesario, los individuos pueden vivir con discopatía degenerativa lumbar y mantener un buen nivel de actividad y bienestar. Recordemos que la afección no define la vida del individuo, y con la estrategia adecuada, es posible vivir una vida activa y satisfactoria.
Última actualización:

Dr, tengo escoliosis derecha con rotación izquierda 2/4 y disminución en la amplitud espacio L5/S1 dicopatia muchas gracias por la atención.
Hace 2 años me diagnosticaron discopatia multiple sufro mucho de dolor de gemelos y calambres y entubecimientos en los pies estube tomando pregabalina hace 8 meses sufri un acv con derrame y no puedo tomar nada sigo con los calambres y entubecimientos eln los pies puedo caminar un poco mas pero mis pies no aguantan